
Наш организм – это среда обитания огромного количества микроорганизмов. В народе их называют по-разному. Кроме привычного названия «микрофлора», можно услышать от продвинутых ЗОЖников и активных пользователей соцсетей такие модные термины, как «микробиота» и «микробиом».
Давайте спросим у экспертов, как работает и что делает микробиом и есть ли возможность проверить его дееспособность.
Юлия Зотова, ведущий эксперт Центра молекулярной диагностики CMD ЦНИИ эпидемиологии Роспотребнадзора:
Понятия «микрофлора», «микробиота» и «микробиом» часто используются как идентичные. Однако между ними существуют различия. Ранее было принято называть совокупность всех микроорганизмов, обитающих на коже и внутри человеческого организма, микрофлорой, сейчас же используется более корректный термин «микробиота». Приставка «микро» означает маленький, корень слова «био» – жизнь.
Так вот, микробиота – это популяция всех микроорганизмов, существующих в симбиозе внутри нас. Она не приносит человеку вреда.
А микробиом – это совокупность геномов микроорганизмов, находящихся на определённом участке организма. Основные части, в которых микробиота играет важную роль, – это желудочно-кишечный тракт, кожа, молочные железы, дыхательная система, половые органы.
У каждого человека микробиом уникален и характеризуется определённым составом бактерий, вирусов, простейших и грибов. Разнообразие микроорганизмов зависит от многих факторов: особенностей питания, кислотно-щелочного состояния (pH) организма, температуры и влажности окружающей среды, приёма антибактериальных и антимикотических препаратов.
Остановимся на каждом из важных микробимов подробнее.
Микробиом кишечника
Является самым крупным в нашем организме. Самые распространённые микроорганизмы, обитающие в этой системе, – Bifidobacterium (бифидобактерии), Lactobacterium (лактобактерии), Enterobacteriaceae (энтеробактерии), Clostridium difficile (клостридии диффициле). Формирование этого микробиома начинается ещё до рождения и зависит от способа родоразрешения. При естественных родах в кишечнике ребёнка преобладают представители микробиоты родовых путей и кишечника матери – лактобактерии, бифидобактерии. При кесаревом сечении преобладает микробиота с кожи матери и медицинского персонала – пропионибактерии, стрептококк.
Доказано, что характер питания новорождённого также влияет на состав микроорганизмов в кишечнике. При грудном вскармливании преобладают бифидобактерии и лактобактерии. При искусственном – увеличено количество энтеробактерий, клостридий. К трём годам микробиом ребёнка полностью формируется и становится похожим на систему взрослого человека.
Какие же функции выполняет этот микробиом?
• Защитную (барьерную) – хорошая микрофлора не даёт размножаться патогенным микроорганизмам;
• Пищеварительную – микробиом участвует в пищеварении;
• Регуляторную – поглощение и выработка витаминов и микроэлементов;
• Иммунобиологическую.
Изменения состава и количества микробиоты приводят к разным заболеваниям желудочно-кишечного тракта. Это могут быть воспалительные заболевания ЖКТ, рак толстой кишки, синдром раздражённой толстой кишки.
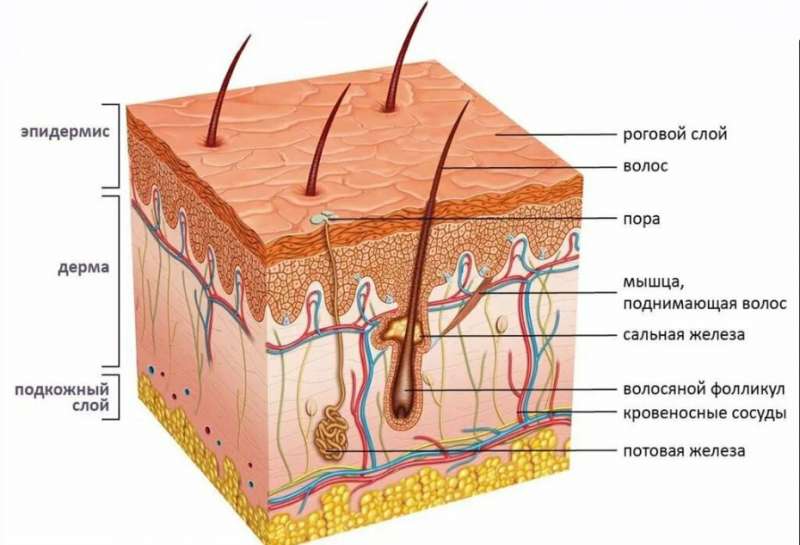
Микробиом кожи
Это совокупность всех микроорганизмов, которые живут на коже человека. Известно, что этот микробиом схож по составу и количеству микроорганизмов у представителей одной семьи, постоянно контактирующих между собой. И наоборот – сильно различается у родственников, живущих далеко друг от друга, у людей, не имеющих родственных связей, у разных этнических групп, у жителей разных стран.
Основные представители микробиома кожи – это бактерии Actinobacteria (актинобактерии), Firmicutes (фирмикуты), Proteobacteria (пропионибактерии) и Bacteroidetes (бактероиды). Микроорганизмы Staphylococcus (стафилококки) и Corynebacterium (коринобактерии) больше обитают на влажных участках: в кожных складках, подмышечных впадинах, в области пупка, подошвы стопы. На сухих участках кожи присутствуют бактерии β-Proteobacteria (β-протеобактерии) и Flavobacteriales (флавобактерии). На волосяной поверхности частыми представителями микробиоты являются стафилококки: S.epidermidis (стафилококк эпидермальный) – является нормофлорой и S. aureus (стафилококк золотистый) – условно-патогенный микроорганизм. Также на коже обитают грибы рода Malassezia (малассезия), клещи Demodex folliculorum (демодекс фолликулярный) и Demodex brevis (демодекс бревис).
На формирование этого микробиома влияют различные факторы: место жительства человека, внешняя среда (температура, влажность воздуха, ультрафиолет), приём антибактериальных и антимикотических препаратов, косметические средства, особенности одежды. Также он зависит от возраста, пола и физиологических особенностей кожи конкретного индивида.
Микробиом кожи осуществляет функции:
• Барьерную – защищает кожу от воздействия факторов внешней среды;
• Регенерирующую – помогает естественному восстановлению кожных покровов при повреждении;
• Поддержание кислотно-щелочного состояния (pH) кожи.
Дисбиоз (дисбактериоз) на поверхности кожного покрова приводит к различным заболеваниям: атопическому дерматиту, грибковым поражениям, акне.
Микробиом молочной железы
Разнообразие этого микробиома зависит от микробиома женского грудного молока. Учёные доказали, что грудное молоко не стерильно и включает большое разнообразие микроорганизмов – бактерий, вирусов, грибов и простейших. Самые распространённые бактерии в составе этой микробиоты – Staphylococcus (стафилококки), Streptococcus (стрептококки), Lactobacillus (лактобактерии), Propionibacterium (пропионибактерии). Лактобактерии Lactobacillus gassei и Lactobacillus fermentum в грудном молоке оказывают важное влияние на колонизацию ЖКТ новорождённого при естественном вскармливании.
Заселение микроорганизмами грудного молока происходит через молочные железы несколькими путями:
• Энтеро-маммарный путь – микроорганизмы из кишечника женщины активно мигрируют по лимфатической системе.
• Микроорганизмы проникают с поверхности кожи и через ареолы.
• Ретроградный путь – представители микробиоты попадают из ротовой полости ребёнка во время кормления.
Микробиом грудного молока оказывает влияние как на состояние молочной железы женщины, так и на здоровье новорождённого. Лактобактерии в молоке подавляют рост патогенной флоры – золотистого стафилококка, предотвращают инфекционно-воспалительные заболевания молочной железы. В настоящее время установлено, что некоторые бактерии (Proteobacteria Протеобактерии, Haemophilus influenzae – гемофилюс инфлюенса, Streptococcus pyogenes – стрептококк пиогенный) играют важную роль в появлении и пролиферации рака груди.
Микробиомы лёгких и верхних дыхательных путей
Да, это две разных системы. Типичными представителями микроорганизмов верхних дыхательных путей (нос, носоглотка) являются бактерии типа Actinobacteria (актинобактерии), Firmicutes (фирмикуты) и Proteobacteriа (протеобактерия). При аллергических, воспалительных ринитах и синуситах спектр микробиоты значительно отличается от нормы.
Микробиота лёгких характеризуется малой биомассой и большим разнообразием. Здесь преобладают бактерии рода Prevotella (превотелла), Streptococcus (стрептококки), Veillonella (вейлонелла), Neisseria (нейссерия), Haemophilus (гемофилюс) и Fusobacterium (фузобактерии). Известно, что заселение дыхательных путей у новорождённых происходит в первые 2-3 дня жизни и состав микроорганизмов похож на материнский. У детей до трёх лет микробиомы дыхательных путей и кишечника имеют примерно идентичный состав. Затем дыхательная система постепенно приобретает свой специфичный состав. Изменение микробного разнообразия лёгких может приводить к прогрессированию бронхиальной астмы и хронической обструктивной болезни лёгких – ХОБЛ.
Микробиом половых органов

Спикер – Марина Савкина, ведущий эксперт Центра молекулярной диагностики CMD ЦНИИ эпидемиологии Роспотребнадзора:
Отдельная и очень важная тема для всех женщин – здоровое состояние микробиоты влагалища. У здоровой женщины в нём обитает сотни разных видов микроорганизмов. Их совокупность называют также микробиоценозом.
Основным компонентом влагалищной микробиоты являются лактобактерии (95-98%). Они вырабатывают молочную кислоту, что обеспечивает организм защитой от патогенных микроорганизмов (хламидий, гонококков, трихомонад, ВИЧа и др.) и препятствует чрезмерному росту условно-патогенной флоры. Последние должны занимать около 5%. В их числе гарднереллы, аэробы, мобилункусы, кандиды, стрептококки и другие.
Микробиота влагалища – динамическая среда. Состав микрофлоры зависит от разных факторов: возраста, цикла и многих других. У девочек до 7-8 лет общее количество флоры меньше, чем в более старшем возрасте. С 9-12 лет лактобактерии начинают преобладать над другими микроорганизмами, и это продолжается весь репродуктивный период. В первые дни менструального цикла увеличивается ph влагалища, уменьшается доля лактобактерий и повышается количество другой флоры. Как только заканчиваются менструальные кровотечения, популяция лактобактерий снова увеличивается, а ph снижается. Всю вторую фазу – вторую половину цикла – их количество держится на высоком уровне. У беременных под действием гормонов жёлтого тела создаются хорошие условия для лактобактерий на слизистой влагалища. Но постоянная кислая среда может способствовать размножению кандид и микоплазм. Поэтому часто у беременных возникают эпизоды кандидоза. А к моменту родов флора в родовых путях снова стабилизируется и становится благоприятной для ребёнка. При прохождении через родовые пути он знакомится с флорой матери, что является началом становления его иммунной системы.
К сожалению, кроме физиологических процессов, таких, как менструация и возраст, есть и другие факторы, влияющие на состав флоры. Лечение антибиотиками, гормонами, цитостатиками, эндокринные нарушения и анемии могут внести дисбаланс в микробиоту влагалища женщины. Когда наступает дефицит лактобактерий, условно-патогенные микроорганизмы начинают активно размножаться. При этом нарушения могут выражаться как в изменении видового состава, так и в количестве флоры. В связи с этим нарушения микрофлоры являются полимикробным синдромом. В зависимости от вида преобладающих микроорганизмов возникают разные заболевания, и их симптомы также будут незначительно отличаться. Основным и наиболее часто встречающимся является бактериальный вагиноз (БВ). Наиболее важные БВ-ассоциированные маркеры – гарднерелла и атопобиум. Иногда вместе с БВ обнаруживается и аэробный вагинит, обусловленный аэробными микроорганизмами (стрепто- , стафилококками, энтеробактериями).
Чаще всего основная жалоба при бактериальном вагинозе – это неприятные выделения. Зуд, жжение, боли возникают в основном при чрезмерном росте кандид и аэробов (стрептококков, стафилококков, энтеробактерий). Кандиды в небольшом количестве не приносят неудобств, но иногда могут проявить свои неприятные качества, если общий или местный иммунитет ослаблен. Среди симптомов могут быть зуд, творожистые выделения, жжение.
Для назначения адекватной терапии врачу нужно понимать, с каким типом вагинита (вагиноза) он имеет дело и чем он вызван. Для этого используется лабораторная диагностика – современные тесты на основе полимеразной цепной реакции (ПЦР). Один из таких тестов – флороценоз. Он определяет концентрации ДНК условно-патогенных микроорганизмов и их соотношение с ДНК лактобактерий, что даёт возможность выявить нарушения микрофлоры влагалища.
В заключение нужно сделать акцент на том, что дисбаланс микроорганизмов в любой системе или органе может быть очень опасен. Патологические отклонения, например, в кишечнике или коже вызывают нарушения метаболических и иммунных процессов в организме человека. А это может привести ко многим заболеваниям: атеросклерозу, ожирению, целиакии, сахарному диабету, воспалительным заболеваниям кишечника (язвенный колит, болезнь Крона), а также аутоиммунным, аллергическим заболеваниям.
Увы, но кроме микробиома (микробиоты) половых органов (влагалища), самостоятельно проверить, всё ли в порядке у нас внутри с другими органами и системами, возможности нет. Сегодня исследования микробиома проводятся только в научных целях в исследовательских институтах. Это делается с помощью молекулярно-биологических (полимеразно-цепная реакция, ПЦР) и молекулярно-генетических (секвенирование) методов. Они помогают установить состав микробиома определённого органа или системы организма. Учёными установлено, что маркером для идентификации микроорганизмов является ген 16S рибосомальной РНК (рРНК). Он включает все бактерии, но у вирусов, грибов и простейших этот ген отсутствует.
- 1 просмотр